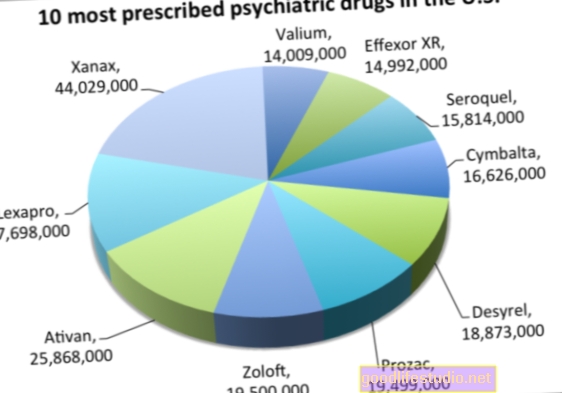
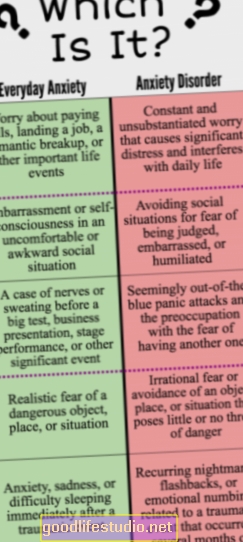
Psihiatrisko zāļu atcelšana var būt sāpīga, ilgstoša

Daudz grūtāk nekā lielākā daļa ārstu un daudzi psihiatri ir gatavi atzīt.
Tas ir tāpēc, ka lielākajai daļai ārstu, ieskaitot psihiatrus, nav tiešas pieredzes, atsakoties no psihiatriskām zālēm. Viņi zina tikai to, ko saka pētījums un ko viņi dzird no citiem saviem pacientiem.
Kaut arī zinātniskā literatūra ir pilna ar pētījumiem par tabakas, kofeīna, stimulantu un nelegālo narkotiku abstinences efektu, ir salīdzinoši mazāk pētījumu, kas pārbauda psihiatrisko zāļu abstinences ietekmi. Lūk, ko mēs zinām ...
Benzodiazepīnu atcelšanai ir lielāka pētījumu bāze nekā lielākajai daļai zāļu - SSRI atcelšanai ir daudz mazāk pētījumu. Tātad, ko saka šis pētījums? Dažiem pacientiem būs ārkārtīgi grūti un ilgstoši mēģināt atbrīvoties no viņiem izrakstītajām psihiatriskajām zālēm. Kuras? Mēs nezinām.
Viens pētījums lieliski apkopo daudzu šādu pacientu problēmu:
Dažādi ziņojumi un kontrolēti pētījumi liecina, ka dažiem pacientiem, kuri pārtrauc ārstēšanu ar selektīviem serotonīna atpakaļsaistes inhibitoriem vai serotonīna un noradrenalīna atpakaļsaistes inhibitoriem, attīstās simptomi, kurus nevar attiecināt uz viņu pamatslimības atjaunošanos. Šie simptomi ir mainīgi un specifiski pacientam, nevis specifiski narkotikām, bet vairāk sastopami ar dažām zālēm nekā citām. […]
Nav īpašas ārstēšanas, izņemot zāļu atkārtotu ieviešanu vai aizstāšanu ar līdzīgām zālēm. Sindroms parasti izzūd dienās vai nedēļās, pat ja to neārstē. Pašreizējā prakse ir pakāpeniski atcelt tādas zāles kā paroksetīns un venlafaksīns, taču pat ļoti lēni samazinoties, dažiem pacientiem parādīsies daži simptomi vai viņi nespēs pilnībā pārtraukt zāļu lietošanu.
Psihiatri un citi garīgās veselības speciālisti kopš Prozac ieviešanas ir zināmi, ka atbrīvošanās no benzodiazepīniem vai "modernajiem" antidepresantiem (un tagad pievieno arī netipiskos antipsihotiskos līdzekļus) var būt grūtāka nekā simptomu mazināšana. Tomēr daži psihiatri un daudzi primārās aprūpes ārsti, šķiet, noliedz (vai vienkārši nezina) šo problēmu.
1997. gadā literatūrā par SSRI (selektīvie serotonīna receptoru inhibitori) tika aprakstīta problēma (Therrien un Markowitz, 1997):
Iepazīstina ar 1985. – 1996. Gada literatūras pārskatu par abstinences simptomiem, kas parādās pēc selektīvo serotonīna atpakaļsaistes inhibitoru (SSRI) antidepresantu lietošanas pārtraukšanas. No MEDLINE meklēšanas tika iegūti 46 gadījumu ziņojumi un 2 zāļu lietošanas pārtraukšanas pētījumi.
Visi selektīvie serotonīna atpakaļsaistes inhibitori tika iesaistīti abstinences reakcijās, gadījumu ziņojumos visbiežāk minot paroksetīnu. Abstinences reakcijas visbiežāk raksturoja reibonis, nogurums / nespēks, slikta dūša, galvassāpes, mialģijas un parestēzijas.
Izstāšanās gadījumi, šķiet, nebija saistīti ar devu vai ārstēšanas ilgumu. Simptomi parasti parādījās 1–4 dienas pēc zāļu lietošanas pārtraukšanas un saglabājās līdz 25 dienām. […]
Tiek secināts, ka visi SSRI var izraisīt abstinences simptomus, un, ja tie tiek pārtraukti, tie būtu jāsamazina 1-2 nedēļu laikā, lai samazinātu šo iespēju.
Dažiem pacientiem var būt nepieciešams ilgāks samazināšanas periods. Nav ieteicams īpaši ārstēt smagus abstinences simptomus, izņemot antidepresanta atjaunošanu ar sekojošu pakāpenisku sašaurināšanos, kā to pieļauj.
Secinājums ir diezgan skaidrs - daži pacienti cieš no smagākām atcelšanas sekām nekā citi. Tāpat kā psihiatrijai nav ne jausmas, kuras zāles ar kādu pacientu un kādā devā darbosies (ja vien nav iepriekšējas zāļu vēstures), arī psihiatrija nevar jums pateikt sasodītu lietu par to, vai pacientam būs grūti iegūt kad ārstēšana ir pabeigta.
Tas ir vienkāršs izmēģinājums un kļūda - katrs pacients, kurš ienāk psihiatra kabinetā, ir savs personīgais jūrascūciņa. Tas nozīmē, ka jūs esat jūsu personīgais eksperiments, lai uzzinātu, kādas zāles jums derēs (pieņemot, ka jūs nekad iepriekš neesat lietojis psihiatriskas zāles). Mūsu zinātniskās zināšanas vēl nav attīstījušās, lai varētu pateikt, kādas zāles jums derēs vislabāk, ar vismazāko blakusparādību vai abstinences efektu.
ASV Pārtikas un zāļu pārvalde (FDA) neprasa farmācijas uzņēmumiem veikt izņemšanas pētījumus, lai analizētu zāļu ietekmi, kad ir pienācis laiks to pārtraukt. Tas prasa tikai plašāku drošības novērtējumu un zāļu efektivitātes novērtēšanu. FDA ir noraizējusies par nevēlamiem notikumiem, kamēr pacients lieto zāles, nevis par nevēlamiem notikumiem, kad zāles tiek noņemtas. Pēdējos gados daži ir aicinājuši FDA pieprasīt farmācijas uzņēmumiem veikt vairāk analīzes par zāļu pārtraukšanas profilu, lai sabiedrība un pētnieki varētu gūt skaidrāku priekšstatu.
Kaut arī visiem SSRI ir šīs problēmas, šķiet, ka divas zāles īpaši izceļas ar to, ka maz pētījumu ir veikti - Paxil (paroksetīns) un Effexor (venlafaksīns). Internets ir pilns ar šausmu stāstiem par cilvēkiem, kuri mēģina pārtraukt vienu no šīm divām narkotikām.
Un viņi nav vieni - benzodiazepīnus var arī būt ārkārtīgi grūti apturēt. "Izstāšanās reakcijas uz selektīviem serotonīna atpakaļsaistes inhibitoriem, šķiet, ir līdzīgas tām, kas attiecas uz benzodiazepīniem," saka pētnieki Nīlsens et al. (2012) .1
Ko jūs darāt, atsaucot?
Lielākajai daļai cilvēku tiek izrakstīti psihiatriski medikamenti, jo tie ir nepieciešami, lai palīdzētu mazināt garīgās slimības simptomus. Zāļu nelietošana bieži vien nav iespēja - vismaz līdz brīdim, kad simptomi tiek novērsti (kas bieži vien var ilgt mēnešus vai pat gadus). Arī psihoterapija bieži var palīdzēt ne tikai garīgo slimību primārajiem simptomiem, bet arī kā pārvarēšanas mehānismam zāļu lietošanas pārtraukšanas laikā.
Svarīgi ir iedziļināties procesā ar atvērtām acīm, saprotot potenciālu, ka zāļu pārtraukšana var būt sarežģīta un sāpīga. Dažreiz var palīdzēt ļoti lēns titrēšanas grafiks - vairāku mēnešu laikā, taču tas ne vienmēr ir pietiekami. Dažos ārkārtējos gadījumos speciālists, kurš koncentrējas uz palīdzību cilvēkiem pārtraukt psihiatrisko zāļu lietošanu, varētu izrādīties noderīgs.
Es neļautu, ka problēmas, kas saistītas ar atteikšanos no dažiem no šiem medikamentiem, man vispirms neļauj lietot zāles.
Bet es gribētu uzzināt par to iepriekš. Es gribētu strādāt ar gādīgu, pārdomātu psihiatru, kurš ne tikai atzina iespējamo problēmu, bet arī aktīvi palīdzēja saviem pacientiem tikt ar to galā. Es skrienu - nestaigāju - prom no psihiatra vai ārsta, kurš apgalvoja, ka problēma neeksistē vai ka man par to nevajadzētu uztraukties.
Šis raksts tika rediģēts, lai precizētu dažus teikumus 2013. gada 14. februārī.
Atsauces
Kotzalidis, G. D. un citi. (2007). Pieaugušo SSRI / SNRI abstinences sindroms: klīniski neviendabīga vienība. Klīniskā neiropsihiatrija: Ārstēšanas novērtēšanas žurnāls, 4, 61-75.
Nīlsens, M., Hansens, E. H. un Gotce, P. C. (2012). Kāda ir atšķirība starp atkarību un abstinences reakcijām? Benzodiazepīnu un selektīvo serotonīna atpakaļsaistes inhibitoru salīdzinājums. Atkarība, 107, 900-908.
Terriena, F. un Markovica, Dž. (1997). Selektīvie serotonīna atpakaļsaistes inhibitori un abstinences simptomi: literatūras apskats. Cilvēka psihofarmakoloģija: klīniskā un eksperimentālā, 12, 309-323.
Zemsvītras piezīmes:
- Paldies Beyond Meds par šī emuāra tēmas ieteikumu. [↩]
- Stāstot, es nevarēju atrast līdzīgu abstinences sindromu, kas būtu saistīts ar psihoterapijas aiziešanu, lai gan noteikti dažiem cilvēkiem ir grūtības ar psihoterapijas pārtraukšanu. [↩]